O QUE É PSORÍASE?
A psoríase é uma doença inflamatória crônica da pele caracterizada por placas aparentes, vermelhas e escamosas. Esta condição se desenvolve quando o corpo produz células da pele muito rapidamente, fazendo com que estas se acumulem e formem as placas ou manchas visíveis na pele.
QUEM PODE TER PSORÍASE?
A psoríase afeta 2 a 4% dos homens e mulheres. Pode começar em qualquer idade, incluindo a infância, com picos de início aos 15–25 anos e 50–60 anos. Tende a persistir por toda a vida, variando em extensão e gravidade.
SINTOMAS
A psoríase geralmente se apresenta como placas escamosas, vermelhas e simetricamente distribuídas, com bordas bem definidas. A escama é tipicamente branca prateada, exceto nas dobras da pele, onde as placas geralmente parecem brilhantes com uma superfície úmida e descascada. Os locais mais comuns são couro cabeludo, cotovelos e joelhos, mas qualquer parte da pele pode estar envolvida. As placas são geralmente muito persistentes sem tratamento.
A coceira é geralmente leve, mas pode ser grave em alguns pacientes, causando arranhões e liquenificação caracterizada por pele espessada e com marcas cutâneas aumentadas. Podem ocorrer rachaduras ou fissuras dolorosas na pele, principalmente nas palmas das mãos e plantas dos pés.
A psoríase pode acarretar o fenômeno de Koebner, que envolve a geração de novas lesões na pele que foi danificada ou irritada, como por exemplo lesões, queimaduras, etc.
Quando as placas psoriáticas desaparecem, elas podem deixar marcas marrons ou pálidas (hipo ou hiperpigmentação pós-inflamatória) que podem desaparecer ao longo de vários meses.
O sinal de Auspitz refere-se ao sangramento localizado após a remoção da camada escamosa na psoríase em placas. Está relacionado aos pequenos vasos sanguíneos dilatados na pele e envolvidos no desenvolvimento da psoríase crônica.
CAUSAS
A PSORÍASE NÃO É CONTAGIOSA!!
Classificada como uma doença genética da pele imunomediada, a psoríase é multifatorial. Isso envolve uma interação complexa entre os sistemas imunológicos inato e adaptativo.
Caso hajam familiares com psoríase, pode-se apresentar uma predisposição genética. Cerca de um terço dos pacientes com psoríase têm familiares com psoríase.
Os cientistas aprenderam que o sistema imunológico e os genes de uma pessoa desempenham um papel na causa da psoríase.
Sistema imunológico: Os glóbulos brancos, também chamados de células T, fazem parte do sistema imunológico do corpo. Essas células ajudam a evitar que adoeçamos, atacando coisas que podem nos prejudicar, como bactérias e vírus.
Quando uma pessoa tem psoríase, algo corre mal no sistema imunitário, pelo que as células T também atacam as células da pele do corpo. Este ataque faz com que o corpo produza novas células da pele com mais frequência. As células extras da pele se acumulam na superfície da pele e você vê psoríase.
Depois que as células T começam a atacar as células da pele, isso geralmente continua pelo resto da vida da pessoa. Há uma exceção. Algumas crianças que contraem um tipo de psoríase chamada psoríase gutata (gut-tate) nunca mais a terão.
Genes: Sabemos que a psoríase ocorre nas famílias. Os cientistas descobriram que as pessoas que possuem certos genes têm maior probabilidade de contrair psoríase.
No entanto, algumas pessoas que contraem psoríase não possuem genes que aumentem o risco de contrair psoríase. Também é possível ter genes que aumentam o risco de contrair psoríase e nunca desenvolver psoríase. A partir disso acredita-se que a pessoa deve ser exposta a um gatilho antes que a psoríase apareça.
DIAGNÓSTICO
Para obter um diagnóstico correto, você precisa consultar um dermatologista. Se você acha que não está obtendo um diagnóstico correto, você pode obter uma segunda opinião.
A psoríase é diagnosticada pelas suas características clínicas. Se necessário, o diagnóstico é apoiado por achados típicos de biópsia de pele.
Avaliação da psoríase
A avaliação médica envolve história cuidadosa, exame, questionamento sobre o efeito da psoríase na vida diária e avaliação de fatores comórbidos.
As ferramentas usadas para avaliar a psoríase incluem:
• Índice de área e gravidade da psoríase (PASI)
• Índice de área e gravidade de psoríase autoadministrado (SAPASI)
• Avaliação Global de Médicos/Pacientes (PGA)
• Área de Superfície Corporal (ASC)
• Índice de área e gravidade baseado em registro de psoríase (PLASI)
• Índice Simplificado de Psoríase
• Índice de Qualidade de Vida em Dermatologia (DLQI)
• SKINDEX-16
A gravidade da psoríase é classificada como leve em 60% dos pacientes, moderada em 30% e grave em 10%.
A avaliação de comorbidades pode incluir:
• Avaliação de triagem de artrite psoriática (PASE) ou ferramenta de triagem epidemiológica de psoríase (PEST)
• Índice de massa corporal (IMC) e circunferência da cintura
• Pressão arterial
• Eletrocardiograma (ECG)
• Nível de açúcar/glicose no sangue e hemoglobina glicada (HbA1c)
• Perfil lipídico, função hepática e nível de ácido úrico.
COMO É CLASSIFICADA?
Certas características da psoríase podem ser utilizadas para ajudar a determinar investigações apropriadas e vias de tratamento, podendo ocorrer sobreposição.
• Idade precoce de início <35 anos (75%) versus idade tardia de início >50 anos
• Psoríase gutata agúda versus psoríase crônica em placas
• Localizada no couro cabeludo, palmoplantar versus psoríase generalizada
• Placas pequenas (<3 cm) versus placas grandes (>3 cm)
• Placas finas versus placas espessas
• Envolvimento ungueal versus nenhum envolvimento ungueal
TIPOS DE PSORÍASE
Psoríase gutata
Psoríase gutata aguda pós-estreptocócica:
• Pequenas placas generalizadas
• Geralmente resolve após vários meses

Foto: Shutterstock
Psoríase em pequenas placas
• Muitas vezes tem inicio em idade tardia
• Placas com menos de 3 cm
Psoríase crônica em placas
• Persistente e resistente ao tratamento
• Placas com mais de 3 cm
• Frequentemente afeta mais cotovelos, joelhos e parte inferior das costas
• Varia de leve a muito extensa
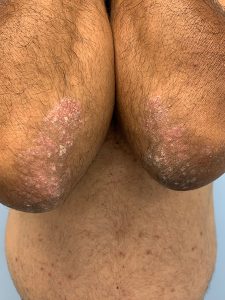
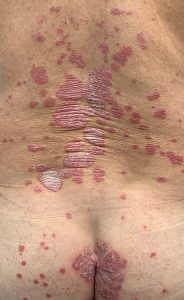
Fotos cedidas pela Dra. Maria Victoria Suarez
Psoríase em placas instável
• Rápida extensão de placas já existentes ou novas placas
• Fenômeno de Koebner: novas placas em locais de lesão cutânea
• Induzida por infecção, estresse, drogas ou abstinência de drogas
Psoríase invertida
• Afeta dobras corporais e genitais
• Manchas suaves e bem definidas
• Colonizado por leveduras Candida
Psoríase do couro cabeludo
• Muitas vezes o primeiro ou único lugar da psoríase

Foto cedida pela Dra. Maria Victoria Suarez

Foto: Shutterstock
Psoríase palmoplantar
• Afetando as palmas das mãos e/ou solas dos pés
• Queratodermia (expessamento da parte mais externa da epiderme)
• Fissura dolorosa
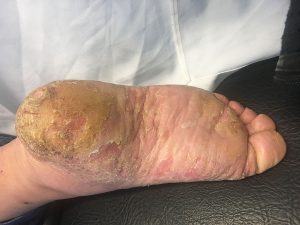
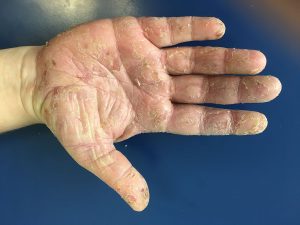
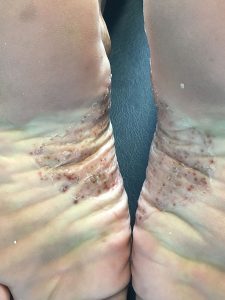

Fotos cedidas pela Dra. Maria Victoria Suarez
Psoríase ungueal
• Pitting, onicólise, amarelecimento e estrias
• Associado à artrite inflamatória


Fotos cedidas pela Dra. Maria Victoria Suarez
Psoríase eritrodérmica
• A psoríase eritrodérmica é rara.
• Pode ou não ser precedida por outra forma de psoríase
• Formas agudas e crônicas
• Pode resultar em doença sistêmica com desregulação de temperatura, desequilíbrio eletrolítico ou insuficiência cardíaca
(Existe alguma controvérsia se a pustulose generalizada e a pustulose palmoplantar localizada são classificadas como dentro do espectro da psoríase.)
COMO AS CARACTERÍSTICAS CLÍNICAS VARIAM NOS DIFERENTES TIPOS DE PELE?
A psoríase em placas é o tipo mais comum de psoríase em todos os grupos raciais. As pessoas de pele escura tendem a ter um envolvimento cutâneo mais extenso do que os caucasianos. É relatado que as populações asiáticas apresentam a maior porcentagem de envolvimento da área de superfície corporal.
Na pele negra, as placas são tipicamente mais espessas, com escamas prateadas mais pronunciadas e coceira. O tom rosado das manchas iniciais pode ser mais difícil de avaliar.
Placas espessas podem aparecer de cor violeta ou escura. É mais provável que a psoríase em placas resulte em hiperpigmentação pós-inflamatória ou hipopigmentação na pele negra, o que afeta ainda mais a qualidade de vida mesmo após a eliminação da doença.
Outros tipos de psoríase apresentam taxas variáveis em diferentes tipos de pele. A psoríase palmoplantar é relatada como mais comum na população indiana. Os não caucasianos têm maior probabilidade de apresentar psoríase pustulosa e eritrodérmica do que os caucasianos, enquanto a psoríase flexural ocorre em uma taxa menor em peles de cor.
FATORES QUE AGRAVAM A PSORÍASE
• Amigdalite estreptocócica (“faringite estreptocócica”) e outras infecções
• Lesões como cortes, escoriações ou queimaduras solares (psoríase koebnerizada)
• Exposição solar em aproximadamente 10% dos pacientes com psoríase (a exposição solar é mais frequentemente benéfica)
• Pele seca
• Obesidade, tabagismo ou consumo excessivo de álcool
• Medicamentos como lítio, betabloqueadores, antimaláricos, antiinflamatórios não esteróides, terbinafina e outros
• Interrupção de esteróides orais ou corticosteróides tópicos fortes, muitas vezes referida como rebote de abstinência de esteróides
• Outros fatores ambientais, como um evento estressante.
GATILHOS
Estresse
O estresse é um dos gatilhos mais comuns da psoríase. Ao mesmo tempo, um surto de psoríase pode causar estresse. Isto pode parecer um ciclo sem fim. No entanto, técnicas de relaxamento e controle do estresse podem ajudar a prevenir que o estresse afete a psoríase.
Clima
O clima pode desencadear um surto. O tempo frio muitas vezes pode causar crises de psoríase devido à menor luz solar e umidade, ao ar interno aquecido e mais seco, bem como ao estresse e às doenças. O clima quente muitas vezes pode melhorar a psoríase devido à luz solar natural e à maior umidade.
Outros possíveis gatilhos
Embora seja menos comum, algumas pessoas com psoríase suspeitam que alergias, certos alimentos, álcool ou fatores ambientais desencadeiam a psoríase. Uma ótima maneira de aprender sobre seu conjunto exclusivo de gatilhos é rastreá-los ao longo do tempo. Manter registros de seus sintomas e gatilhos pode ajudá-lo a antecipar e tratar suas crises
Condições de saúde associadas à psoríase
Pacientes com psoríase têm maior probabilidade do que outros de ter problemas de saúde associados, como:
• “Artrite psoriática” inflamatória (uma doença autoimune) e espondiloartropatia (observada em até 40% dos pacientes com psoríase crônica em placas de início precoce).
• Doença inflamatória intestinal (doença de Crohn e colite ulcerosa).
• Uveíte (uma forma de inflamação do olho).
• Doença celíaca.
• Pustulose palmoplantar localizada, pustulose generalizada e pustulose exantemática generalizada aguda.
• Doença hepática gordurosa não alcoólica (ver Problemas hepáticos e psoríase).
Psoríase e síndrome metabólica
A síndrome metabólica refere-se à combinação de obesidade, hipertensão, dislipidemia e resistência à insulina.
• Está presente em muitos pacientes com psoríase, especialmente aqueles com psoríase em placas crônica grave.
• A ligação entre psoríase, obesidade e diabetes mellitus tipo 2 é independente da idade, sexo e histórico de tabagismo.
• Acredita-se que a ligação se deva a fatores genéticos e à presença de inflamação crônica.
Modificações no estilo de vida, como perda de peso, redução do perfil lipídico e controle rígido dos níveis de glicose, reduzem a mortalidade por eventos cardiovasculares em pacientes com psoríase.
Recomendação
Os pacientes com psoríase devem ser bem informados sobre a condição da pele e o tratamento. As recomendações incluem:
• Parar de fumar
• Limites seguros para o consumo de álcool
• Manter o peso ideal.
Terapia Tópica
A psoríase leve geralmente é tratada apenas com agentes tópicos. O tratamento selecionado depende da localização do corpo e da extensão e gravidade da psoríase, e pode incluir:
• Emolientes e hidratantes
• Preparações de alcatrão de carvão
• Ditranol
• Ácido salicílico
• Análogo da vitamina D (ex.: calcipotriol)
• Corticosteróides tópicos
• Combinação de pomada/gel ou espuma de calcipotriol/dipropionato de betametasona
• Inibidores da calcineurina (tacrolimus, pimecrolimus)
Fototerapia
A maioria dos centros de psoríase oferece fototerapia com radiação ultravioleta (UV), muitas vezes em combinação com agentes tópicos ou sistêmicos, incluindo:
• Fototerapia UVB
• PUVA (fotoquimioterapia)
• Fototerapia direcionada
• Excimer laser
Terapia Sistêmica
A psoríase moderada a grave requer tratamento com um agente sistêmico e/ou fototerapia. Os tratamentos mais comuns são:
• Metotrexato
• Ciclosporina
• Acitretina
Outros medicamentos ocasionalmente usados incluem:
• Apremilaste
• Hidroxiureia
• Fumarato de dimetila
• É melhor evitar corticosteróides sistêmicos devido ao risco de crise grave de abstinência de psoríase e efeitos adversos.
Terapia Biológica
Biológicos são prescritos para indivíduos com psoríase em placas e artrite psoriática. Eles são uma opção viável para aqueles que não responderam ou sofreram efeitos colaterais prejudiciais de outros tratamentos.
Os produtos biológicos podem ter múltiplas indicações. Freqüentemente, eles são indicados para psoríase em placas moderada a grave, mas podem incluir outros tipos de psoríase e AP.
O rastreio da tuberculose (TB) ou de outras doenças infecciosas é frequentemente necessário antes de iniciar o tratamento com produtos biológicos.
O uso de produtos biológicos aumentou com o desenvolvimento de novas terapias direcionadas às principais vias inflamatórias, como TNF-alfa e IL-17.
Inibidores de TNF-alfa:
• Adalimumabe
• Etanercepte
• Infliximabe
• Certolizumabe pegol.
• Golimumabe
Inibidores da interleucina 17 (IL-17):
• Ixequizumabe
• Secuquinumabe
• Brodalumabe
• Bimequizumabe
Inibidores da interleucina 23 (IL-23):
• Ustecinumabe
• Guselcumabe
• Tildraquizumabe
• Risanquizumabe
• Inibidores T-Cell):
• Abacept
• Adalimumabe, etanercepte e ustecinumabe têm sido usados para tratar psoríase grave em crianças.
Agentes mais recentes:
• creme Tapinarof 1% é um agonista do receptor de hidrocarboneto de arila que regula negativamente as células TH2, a ativação de IL-17 e a gravidade da doença. Tapinarof está sendo submetido a ensaios de Fase III para tratamento na população pediátrica.
• Moléculas pequenas: Deucravacitinibe, brepocitanibe e ropsacitanibe são inibidores da tirosina quinase 2 (TYK2).

VOCÊ É MUITO MAIS DO QUE SUA PELE.
A psoríase pode impactar sua vida de várias maneiras. Afeta a maneira como você se sente em relação a si mesmo, as roupas que escolhe vestir, a maneira como lida com os sintomas e a maneira como cuida da sua saúde geral. A coceira e o aparecimento da psoríase podem atrapalhar sua vida, esteja você no trabalho ou na escola, grávida ou em um relacionamento amoroso.
A psoríase pode fazer você se sentir isolado. Você pode acreditar que ninguém te entende. Mas você não é a primeira pessoa a passar por isso. Outras pessoas estão passando pelo que você está passando agora e estão prosperando. Você não está sozinho.
É importante procurar ajuda, fazer terapia. Buscar fazer coisas que aliviem seu estresse diário. Os grupos de apoio que podem ser de grande ajuda.
Conhecer outras pessoas que passam pelo mesmo problema e trocsar experiêcias pode ser bom para você.
Relacionamentos
Pode ser difícil conversar com seu parceiro, amigos e familiares sobre sua psoríase e como ela afeta sua vida. Você pode se sentir envergonhado. Mas o constrangimento é natural e as pessoas que se preocupam com você querem saber como apoiá-lo. Não evite essas conversas, encare-as de frente.
Roupas
A psoríase não é motivo de vergonha, mas você pode não querer que seja a primeira coisa que alguém vê. Certas roupas e tecidos, combinados com hidratação, podem ajudá-lo a ter uma aparência e a se sentir melhor em qualquer situação ou estação.
Psoríase
O QUE É PSORÍASE?
A psoríase é uma doença inflamatória crônica da pele caracterizada por placas aparentes, vermelhas e escamosas. Esta condição se desenvolve quando o corpo produz células da pele muito rapidamente, fazendo com que estas se acumulem e formem as placas ou manchas visíveis na pele.
QUEM PODE TER PSORÍASE?
A psoríase afeta 2 a 4% dos homens e mulheres. Pode começar em qualquer idade, incluindo a infância, com picos de início aos 15–25 anos e 50–60 anos. Tende a persistir por toda a vida, variando em extensão e gravidade.
SINTOMAS
A psoríase geralmente se apresenta como placas escamosas, vermelhas e simetricamente distribuídas, com bordas bem definidas. A escama é tipicamente branca prateada, exceto nas dobras da pele, onde as placas geralmente parecem brilhantes com uma superfície úmida e descascada. Os locais mais comuns são couro cabeludo, cotovelos e joelhos, mas qualquer parte da pele pode estar envolvida. As placas são geralmente muito persistentes sem tratamento.
A coceira é geralmente leve, mas pode ser grave em alguns pacientes, causando arranhões e liquenificação caracterizada por pele espessada e com marcas cutâneas aumentadas. Podem ocorrer rachaduras ou fissuras dolorosas na pele, principalmente nas palmas das mãos e plantas dos pés.
A psoríase pode acarretar o fenômeno de Koebner, que envolve a geração de novas lesões na pele que foi danificada ou irritada, como por exemplo lesões, queimaduras, etc.
Quando as placas psoriáticas desaparecem, elas podem deixar marcas marrons ou pálidas (hipo ou hiperpigmentação pós-inflamatória) que podem desaparecer ao longo de vários meses.
O sinal de Auspitz refere-se ao sangramento localizado após a remoção da camada escamosa na psoríase em placas. Está relacionado aos pequenos vasos sanguíneos dilatados na pele e envolvidos no desenvolvimento da psoríase crônica.
CAUSAS
A PSORÍASE NÃO É CONTAGIOSA!!
Classificada como uma doença genética da pele imunomediada, a psoríase é multifatorial. Isso envolve uma interação complexa entre os sistemas imunológicos inato e adaptativo.
Caso hajam familiares com psoríase, pode-se apresentar uma predisposição genética. Cerca de um terço dos pacientes com psoríase têm familiares com psoríase.
Os cientistas aprenderam que o sistema imunológico e os genes de uma pessoa desempenham um papel na causa da psoríase.
Sistema imunológico: Os glóbulos brancos, também chamados de células T, fazem parte do sistema imunológico do corpo. Essas células ajudam a evitar que adoeçamos, atacando coisas que podem nos prejudicar, como bactérias e vírus.
Quando uma pessoa tem psoríase, algo corre mal no sistema imunitário, pelo que as células T também atacam as células da pele do corpo. Este ataque faz com que o corpo produza novas células da pele com mais frequência. As células extras da pele se acumulam na superfície da pele e você vê psoríase.
Depois que as células T começam a atacar as células da pele, isso geralmente continua pelo resto da vida da pessoa. Há uma exceção. Algumas crianças que contraem um tipo de psoríase chamada psoríase gutata (gut-tate) nunca mais a terão.
Genes: Sabemos que a psoríase ocorre nas famílias. Os cientistas descobriram que as pessoas que possuem certos genes têm maior probabilidade de contrair psoríase.
No entanto, algumas pessoas que contraem psoríase não possuem genes que aumentem o risco de contrair psoríase. Também é possível ter genes que aumentam o risco de contrair psoríase e nunca desenvolver psoríase. A partir disso acredita-se que a pessoa deve ser exposta a um gatilho antes que a psoríase apareça.
DIAGNÓSTICO
Para obter um diagnóstico correto, você precisa consultar um dermatologista. Se você acha que não está obtendo um diagnóstico correto, você pode obter uma segunda opinião.
A psoríase é diagnosticada pelas suas características clínicas. Se necessário, o diagnóstico é apoiado por achados típicos de biópsia de pele.
Avaliação da psoríase
A avaliação médica envolve história cuidadosa, exame, questionamento sobre o efeito da psoríase na vida diária e avaliação de fatores comórbidos.
As ferramentas usadas para avaliar a psoríase incluem:
• Índice de área e gravidade da psoríase (PASI)
• Índice de área e gravidade de psoríase autoadministrado (SAPASI)
• Avaliação Global de Médicos/Pacientes (PGA)
• Área de Superfície Corporal (ASC)
• Índice de área e gravidade baseado em registro de psoríase (PLASI)
• Índice Simplificado de Psoríase
• Índice de Qualidade de Vida em Dermatologia (DLQI)
• SKINDEX-16
A gravidade da psoríase é classificada como leve em 60% dos pacientes, moderada em 30% e grave em 10%.
A avaliação de comorbidades pode incluir:
• Avaliação de triagem de artrite psoriática (PASE) ou ferramenta de triagem epidemiológica de psoríase (PEST)
• Índice de massa corporal (IMC) e circunferência da cintura
• Pressão arterial
• Eletrocardiograma (ECG)
• Nível de açúcar/glicose no sangue e hemoglobina glicada (HbA1c)
• Perfil lipídico, função hepática e nível de ácido úrico.
COMO É CLASSIFICADA?
Certas características da psoríase podem ser utilizadas para ajudar a determinar investigações apropriadas e vias de tratamento, podendo ocorrer sobreposição.
• Idade precoce de início <35 anos (75%) versus idade tardia de início >50 anos
• Psoríase gutata agúda versus psoríase crônica em placas
• Localizada no couro cabeludo, palmoplantar versus psoríase generalizada
• Placas pequenas (<3 cm) versus placas grandes (>3 cm)
• Placas finas versus placas espessas
• Envolvimento ungueal versus nenhum envolvimento ungueal
TIPOS DE PSORÍASE
Psoríase gutata
Psoríase gutata aguda pós-estreptocócica:
• Pequenas placas generalizadas
• Geralmente resolve após vários meses

Foto: Shutterstock
Psoríase em pequenas placas
• Muitas vezes tem inicio em idade tardia
• Placas com menos de 3 cm
Psoríase crônica em placas
• Persistente e resistente ao tratamento
• Placas com mais de 3 cm
• Frequentemente afeta mais cotovelos, joelhos e parte inferior das costas
• Varia de leve a muito extensa


Fotos cedidas pela Dra. Maria Victoria Suarez
Psoríase em placas instável
• Rápida extensão de placas já existentes ou novas placas
• Fenômeno de Koebner: novas placas em locais de lesão cutânea
• Induzida por infecção, estresse, drogas ou abstinência de drogas
Psoríase invertida
• Afeta dobras corporais e genitais
• Manchas suaves e bem definidas
• Colonizado por leveduras Candida
Psoríase do couro cabeludo
• Muitas vezes o primeiro ou único lugar da psoríase

Foto cedida pela Dra. Maria Victoria Suarez

Foto: Shutterstock
Psoríase palmoplantar
• Afetando as palmas das mãos e/ou solas dos pés
• Queratodermia (expessamento da parte mais externa da epiderme)
• Fissura dolorosa




Fotos cedidas pela Dra. Maria Victoria Suarez
Psoríase ungueal
• Pitting, onicólise, amarelecimento e estrias
• Associado à artrite inflamatória


Fotos cedidas pela Dra. Maria Victoria Suarez
Psoríase eritrodérmica
• A psoríase eritrodérmica é rara.
• Pode ou não ser precedida por outra forma de psoríase
• Formas agudas e crônicas
• Pode resultar em doença sistêmica com desregulação de temperatura, desequilíbrio eletrolítico ou insuficiência cardíaca
(Existe alguma controvérsia se a pustulose generalizada e a pustulose palmoplantar localizada são classificadas como dentro do espectro da psoríase.)
COMO AS CARACTERÍSTICAS CLÍNICAS VARIAM NOS DIFERENTES TIPOS DE PELE?
A psoríase em placas é o tipo mais comum de psoríase em todos os grupos raciais. As pessoas de pele escura tendem a ter um envolvimento cutâneo mais extenso do que os caucasianos. É relatado que as populações asiáticas apresentam a maior porcentagem de envolvimento da área de superfície corporal.
Na pele negra, as placas são tipicamente mais espessas, com escamas prateadas mais pronunciadas e coceira. O tom rosado das manchas iniciais pode ser mais difícil de avaliar.
Placas espessas podem aparecer de cor violeta ou escura. É mais provável que a psoríase em placas resulte em hiperpigmentação pós-inflamatória ou hipopigmentação na pele negra, o que afeta ainda mais a qualidade de vida mesmo após a eliminação da doença.
Outros tipos de psoríase apresentam taxas variáveis em diferentes tipos de pele. A psoríase palmoplantar é relatada como mais comum na população indiana. Os não caucasianos têm maior probabilidade de apresentar psoríase pustulosa e eritrodérmica do que os caucasianos, enquanto a psoríase flexural ocorre em uma taxa menor em peles de cor.
FATORES QUE AGRAVAM A PSORÍASE
• Amigdalite estreptocócica (“faringite estreptocócica”) e outras infecções
• Lesões como cortes, escoriações ou queimaduras solares (psoríase koebnerizada)
• Exposição solar em aproximadamente 10% dos pacientes com psoríase (a exposição solar é mais frequentemente benéfica)
• Pele seca
• Obesidade, tabagismo ou consumo excessivo de álcool
• Medicamentos como lítio, betabloqueadores, antimaláricos, antiinflamatórios não esteróides, terbinafina e outros
• Interrupção de esteróides orais ou corticosteróides tópicos fortes, muitas vezes referida como rebote de abstinência de esteróides
• Outros fatores ambientais, como um evento estressante.
GATILHOS
Estresse
O estresse é um dos gatilhos mais comuns da psoríase. Ao mesmo tempo, um surto de psoríase pode causar estresse. Isto pode parecer um ciclo sem fim. No entanto, técnicas de relaxamento e controle do estresse podem ajudar a prevenir que o estresse afete a psoríase.
Clima
O clima pode desencadear um surto. O tempo frio muitas vezes pode causar crises de psoríase devido à menor luz solar e umidade, ao ar interno aquecido e mais seco, bem como ao estresse e às doenças. O clima quente muitas vezes pode melhorar a psoríase devido à luz solar natural e à maior umidade.
Outros possíveis gatilhos
Embora seja menos comum, algumas pessoas com psoríase suspeitam que alergias, certos alimentos, álcool ou fatores ambientais desencadeiam a psoríase. Uma ótima maneira de aprender sobre seu conjunto exclusivo de gatilhos é rastreá-los ao longo do tempo. Manter registros de seus sintomas e gatilhos pode ajudá-lo a antecipar e tratar suas crises
Condições de saúde associadas à psoríase
Pacientes com psoríase têm maior probabilidade do que outros de ter problemas de saúde associados, como:
• “Artrite psoriática” inflamatória (uma doença autoimune) e espondiloartropatia (observada em até 40% dos pacientes com psoríase crônica em placas de início precoce).
• Doença inflamatória intestinal (doença de Crohn e colite ulcerosa).
• Uveíte (uma forma de inflamação do olho).
• Doença celíaca.
• Pustulose palmoplantar localizada, pustulose generalizada e pustulose exantemática generalizada aguda.
• Doença hepática gordurosa não alcoólica (ver Problemas hepáticos e psoríase).
Psoríase e síndrome metabólica
A síndrome metabólica refere-se à combinação de obesidade, hipertensão, dislipidemia e resistência à insulina.
• Está presente em muitos pacientes com psoríase, especialmente aqueles com psoríase em placas crônica grave.
• A ligação entre psoríase, obesidade e diabetes mellitus tipo 2 é independente da idade, sexo e histórico de tabagismo.
• Acredita-se que a ligação se deva a fatores genéticos e à presença de inflamação crônica.
Modificações no estilo de vida, como perda de peso, redução do perfil lipídico e controle rígido dos níveis de glicose, reduzem a mortalidade por eventos cardiovasculares em pacientes com psoríase.
Recomendação
Os pacientes com psoríase devem ser bem informados sobre a condição da pele e o tratamento. As recomendações incluem:
• Parar de fumar
• Limites seguros para o consumo de álcool
• Manter o peso ideal.
Terapia Tópica
A psoríase leve geralmente é tratada apenas com agentes tópicos. O tratamento selecionado depende da localização do corpo e da extensão e gravidade da psoríase, e pode incluir:
• Emolientes e hidratantes
• Preparações de alcatrão de carvão
• Ditranol
• Ácido salicílico
• Análogo da vitamina D (ex.: calcipotriol)
• Corticosteróides tópicos
• Combinação de pomada/gel ou espuma de calcipotriol/dipropionato de betametasona
• Inibidores da calcineurina (tacrolimus, pimecrolimus)
Fototerapia
A maioria dos centros de psoríase oferece fototerapia com radiação ultravioleta (UV), muitas vezes em combinação com agentes tópicos ou sistêmicos, incluindo:
• Fototerapia UVB
• PUVA (fotoquimioterapia)
• Fototerapia direcionada
• Excimer laser
Terapia Sistêmica
A psoríase moderada a grave requer tratamento com um agente sistêmico e/ou fototerapia. Os tratamentos mais comuns são:
• Metotrexato
• Ciclosporina
• Acitretina
Outros medicamentos ocasionalmente usados incluem:
• Apremilaste
• Hidroxiureia
• Fumarato de dimetila
• É melhor evitar corticosteróides sistêmicos devido ao risco de crise grave de abstinência de psoríase e efeitos adversos.
Terapia Biológica
Biológicos são prescritos para indivíduos com psoríase em placas e artrite psoriática. Eles são uma opção viável para aqueles que não responderam ou sofreram efeitos colaterais prejudiciais de outros tratamentos.
Os produtos biológicos podem ter múltiplas indicações. Freqüentemente, eles são indicados para psoríase em placas moderada a grave, mas podem incluir outros tipos de psoríase e AP.
O rastreio da tuberculose (TB) ou de outras doenças infecciosas é frequentemente necessário antes de iniciar o tratamento com produtos biológicos.
O uso de produtos biológicos aumentou com o desenvolvimento de novas terapias direcionadas às principais vias inflamatórias, como TNF-alfa e IL-17.
Inibidores de TNF-alfa:
• Adalimumabe
• Etanercepte
• Infliximabe
• Certolizumabe pegol.
• Golimumabe
Inibidores da interleucina 17 (IL-17):
• Ixequizumabe
• Secuquinumabe
• Brodalumabe
• Bimequizumabe
Inibidores da interleucina 23 (IL-23):
• Ustecinumabe
• Guselcumabe
• Tildraquizumabe
• Risanquizumabe
• Inibidores T-Cell):
• Abacept
• Adalimumabe, etanercepte e ustecinumabe têm sido usados para tratar psoríase grave em crianças.
Agentes mais recentes:
• creme Tapinarof 1% é um agonista do receptor de hidrocarboneto de arila que regula negativamente as células TH2, a ativação de IL-17 e a gravidade da doença. Tapinarof está sendo submetido a ensaios de Fase III para tratamento na população pediátrica.
• Moléculas pequenas: Deucravacitinibe, brepocitanibe e ropsacitanibe são inibidores da tirosina quinase 2 (TYK2).

VOCÊ É MUITO MAIS DO QUE SUA PELE.
A psoríase pode impactar sua vida de várias maneiras. Afeta a maneira como você se sente em relação a si mesmo, as roupas que escolhe vestir, a maneira como lida com os sintomas e a maneira como cuida da sua saúde geral. A coceira e o aparecimento da psoríase podem atrapalhar sua vida, esteja você no trabalho ou na escola, grávida ou em um relacionamento amoroso.
A psoríase pode fazer você se sentir isolado. Você pode acreditar que ninguém te entende. Mas você não é a primeira pessoa a passar por isso. Outras pessoas estão passando pelo que você está passando agora e estão prosperando. Você não está sozinho.
É importante procurar ajuda, fazer terapia. Buscar fazer coisas que aliviem seu estresse diário. Os grupos de apoio que podem ser de grande ajuda.
Conhecer outras pessoas que passam pelo mesmo problema e trocsar experiêcias pode ser bom para você.
Relacionamentos
Pode ser difícil conversar com seu parceiro, amigos e familiares sobre sua psoríase e como ela afeta sua vida. Você pode se sentir envergonhado. Mas o constrangimento é natural e as pessoas que se preocupam com você querem saber como apoiá-lo. Não evite essas conversas, encare-as de frente.
Roupas
A psoríase não é motivo de vergonha, mas você pode não querer que seja a primeira coisa que alguém vê. Certas roupas e tecidos, combinados com hidratação, podem ajudá-lo a ter uma aparência e a se sentir melhor em qualquer situação ou estação.
- O que é/Sintomas
-
O QUE É PSORÍASE?
A psoríase é uma doença inflamatória crônica da pele caracterizada por placas aparentes, vermelhas e escamosas. Esta condição se desenvolve quando o corpo produz células da pele muito rapidamente, fazendo com que estas se acumulem e formem as placas ou manchas visíveis na pele.QUEM PODE TER PSORÍASE?
A psoríase afeta 2 a 4% dos homens e mulheres. Pode começar em qualquer idade, incluindo a infância, com picos de início aos 15–25 anos e 50–60 anos. Tende a persistir por toda a vida, variando em extensão e gravidade.SINTOMAS
A psoríase geralmente se apresenta como placas escamosas, vermelhas e simetricamente distribuídas, com bordas bem definidas. A escama é tipicamente branca prateada, exceto nas dobras da pele, onde as placas geralmente parecem brilhantes com uma superfície úmida e descascada. Os locais mais comuns são couro cabeludo, cotovelos e joelhos, mas qualquer parte da pele pode estar envolvida. As placas são geralmente muito persistentes sem tratamento.
A coceira é geralmente leve, mas pode ser grave em alguns pacientes, causando arranhões e liquenificação caracterizada por pele espessada e com marcas cutâneas aumentadas. Podem ocorrer rachaduras ou fissuras dolorosas na pele, principalmente nas palmas das mãos e plantas dos pés.A psoríase pode acarretar o fenômeno de Koebner, que envolve a geração de novas lesões na pele que foi danificada ou irritada, como por exemplo lesões, queimaduras, etc.
Quando as placas psoriáticas desaparecem, elas podem deixar marcas marrons ou pálidas (hipo ou hiperpigmentação pós-inflamatória) que podem desaparecer ao longo de vários meses.
O sinal de Auspitz refere-se ao sangramento localizado após a remoção da camada escamosa na psoríase em placas. Está relacionado aos pequenos vasos sanguíneos dilatados na pele e envolvidos no desenvolvimento da psoríase crônica.
- Causas/Diagnóstico
-
CAUSAS
A PSORÍASE NÃO É CONTAGIOSA!!
Classificada como uma doença genética da pele imunomediada, a psoríase é multifatorial. Isso envolve uma interação complexa entre os sistemas imunológicos inato e adaptativo.Caso hajam familiares com psoríase, pode-se apresentar uma predisposição genética. Cerca de um terço dos pacientes com psoríase têm familiares com psoríase.
Os cientistas aprenderam que o sistema imunológico e os genes de uma pessoa desempenham um papel na causa da psoríase.
Sistema imunológico: Os glóbulos brancos, também chamados de células T, fazem parte do sistema imunológico do corpo. Essas células ajudam a evitar que adoeçamos, atacando coisas que podem nos prejudicar, como bactérias e vírus.
Quando uma pessoa tem psoríase, algo corre mal no sistema imunitário, pelo que as células T também atacam as células da pele do corpo. Este ataque faz com que o corpo produza novas células da pele com mais frequência. As células extras da pele se acumulam na superfície da pele e você vê psoríase.
Depois que as células T começam a atacar as células da pele, isso geralmente continua pelo resto da vida da pessoa. Há uma exceção. Algumas crianças que contraem um tipo de psoríase chamada psoríase gutata (gut-tate) nunca mais a terão.Genes: Sabemos que a psoríase ocorre nas famílias. Os cientistas descobriram que as pessoas que possuem certos genes têm maior probabilidade de contrair psoríase.
No entanto, algumas pessoas que contraem psoríase não possuem genes que aumentem o risco de contrair psoríase. Também é possível ter genes que aumentam o risco de contrair psoríase e nunca desenvolver psoríase. A partir disso acredita-se que a pessoa deve ser exposta a um gatilho antes que a psoríase apareça.
DIAGNÓSTICO
Para obter um diagnóstico correto, você precisa consultar um dermatologista. Se você acha que não está obtendo um diagnóstico correto, você pode obter uma segunda opinião.A psoríase é diagnosticada pelas suas características clínicas. Se necessário, o diagnóstico é apoiado por achados típicos de biópsia de pele.
Avaliação da psoríase
A avaliação médica envolve história cuidadosa, exame, questionamento sobre o efeito da psoríase na vida diária e avaliação de fatores comórbidos.As ferramentas usadas para avaliar a psoríase incluem:
• Índice de área e gravidade da psoríase (PASI)
• Índice de área e gravidade de psoríase autoadministrado (SAPASI)
• Avaliação Global de Médicos/Pacientes (PGA)
• Área de Superfície Corporal (ASC)
• Índice de área e gravidade baseado em registro de psoríase (PLASI)
• Índice Simplificado de Psoríase
• Índice de Qualidade de Vida em Dermatologia (DLQI)
• SKINDEX-16A gravidade da psoríase é classificada como leve em 60% dos pacientes, moderada em 30% e grave em 10%.
A avaliação de comorbidades pode incluir:
• Avaliação de triagem de artrite psoriática (PASE) ou ferramenta de triagem epidemiológica de psoríase (PEST)
• Índice de massa corporal (IMC) e circunferência da cintura
• Pressão arterial
• Eletrocardiograma (ECG)
• Nível de açúcar/glicose no sangue e hemoglobina glicada (HbA1c)
• Perfil lipídico, função hepática e nível de ácido úrico.COMO É CLASSIFICADA?
Certas características da psoríase podem ser utilizadas para ajudar a determinar investigações apropriadas e vias de tratamento, podendo ocorrer sobreposição.
• Idade precoce de início <35 anos (75%) versus idade tardia de início >50 anos
• Psoríase gutata agúda versus psoríase crônica em placas
• Localizada no couro cabeludo, palmoplantar versus psoríase generalizada
• Placas pequenas (<3 cm) versus placas grandes (>3 cm)
• Placas finas versus placas espessas
• Envolvimento ungueal versus nenhum envolvimento ungueal - Tipos
-
TIPOS DE PSORÍASE
Psoríase gutata
Psoríase gutata aguda pós-estreptocócica:
• Pequenas placas generalizadas
• Geralmente resolve após vários meses
Foto: ShutterstockPsoríase em pequenas placas
• Muitas vezes tem inicio em idade tardia
• Placas com menos de 3 cmPsoríase crônica em placas
• Persistente e resistente ao tratamento
• Placas com mais de 3 cm
• Frequentemente afeta mais cotovelos, joelhos e parte inferior das costas
• Varia de leve a muito extensa

Fotos cedidas pela Dra. Maria Victoria SuarezPsoríase em placas instável
• Rápida extensão de placas já existentes ou novas placas
• Fenômeno de Koebner: novas placas em locais de lesão cutânea
• Induzida por infecção, estresse, drogas ou abstinência de drogasPsoríase invertida
• Afeta dobras corporais e genitais
• Manchas suaves e bem definidas
• Colonizado por leveduras CandidaPsoríase do couro cabeludo
• Muitas vezes o primeiro ou único lugar da psoríase
Foto cedida pela Dra. Maria Victoria Suarez
Foto: ShutterstockPsoríase palmoplantar
• Afetando as palmas das mãos e/ou solas dos pés
• Queratodermia (expessamento da parte mais externa da epiderme)
• Fissura dolorosa



Fotos cedidas pela Dra. Maria Victoria Suarez
Psoríase ungueal
• Pitting, onicólise, amarelecimento e estrias
• Associado à artrite inflamatória

Fotos cedidas pela Dra. Maria Victoria SuarezPsoríase eritrodérmica
• A psoríase eritrodérmica é rara.
• Pode ou não ser precedida por outra forma de psoríase
• Formas agudas e crônicas
• Pode resultar em doença sistêmica com desregulação de temperatura, desequilíbrio eletrolítico ou insuficiência cardíaca(Existe alguma controvérsia se a pustulose generalizada e a pustulose palmoplantar localizada são classificadas como dentro do espectro da psoríase.)
COMO AS CARACTERÍSTICAS CLÍNICAS VARIAM NOS DIFERENTES TIPOS DE PELE?
A psoríase em placas é o tipo mais comum de psoríase em todos os grupos raciais. As pessoas de pele escura tendem a ter um envolvimento cutâneo mais extenso do que os caucasianos. É relatado que as populações asiáticas apresentam a maior porcentagem de envolvimento da área de superfície corporal.Na pele negra, as placas são tipicamente mais espessas, com escamas prateadas mais pronunciadas e coceira. O tom rosado das manchas iniciais pode ser mais difícil de avaliar.
Placas espessas podem aparecer de cor violeta ou escura. É mais provável que a psoríase em placas resulte em hiperpigmentação pós-inflamatória ou hipopigmentação na pele negra, o que afeta ainda mais a qualidade de vida mesmo após a eliminação da doença.
Outros tipos de psoríase apresentam taxas variáveis em diferentes tipos de pele. A psoríase palmoplantar é relatada como mais comum na população indiana. Os não caucasianos têm maior probabilidade de apresentar psoríase pustulosa e eritrodérmica do que os caucasianos, enquanto a psoríase flexural ocorre em uma taxa menor em peles de cor.
FATORES QUE AGRAVAM A PSORÍASE
• Amigdalite estreptocócica (“faringite estreptocócica”) e outras infecções
• Lesões como cortes, escoriações ou queimaduras solares (psoríase koebnerizada)
• Exposição solar em aproximadamente 10% dos pacientes com psoríase (a exposição solar é mais frequentemente benéfica)
• Pele seca
• Obesidade, tabagismo ou consumo excessivo de álcool
• Medicamentos como lítio, betabloqueadores, antimaláricos, antiinflamatórios não esteróides, terbinafina e outros
• Interrupção de esteróides orais ou corticosteróides tópicos fortes, muitas vezes referida como rebote de abstinência de esteróides
• Outros fatores ambientais, como um evento estressante.GATILHOS
Estresse
O estresse é um dos gatilhos mais comuns da psoríase. Ao mesmo tempo, um surto de psoríase pode causar estresse. Isto pode parecer um ciclo sem fim. No entanto, técnicas de relaxamento e controle do estresse podem ajudar a prevenir que o estresse afete a psoríase.Clima
O clima pode desencadear um surto. O tempo frio muitas vezes pode causar crises de psoríase devido à menor luz solar e umidade, ao ar interno aquecido e mais seco, bem como ao estresse e às doenças. O clima quente muitas vezes pode melhorar a psoríase devido à luz solar natural e à maior umidade.Outros possíveis gatilhos
Embora seja menos comum, algumas pessoas com psoríase suspeitam que alergias, certos alimentos, álcool ou fatores ambientais desencadeiam a psoríase. Uma ótima maneira de aprender sobre seu conjunto exclusivo de gatilhos é rastreá-los ao longo do tempo. Manter registros de seus sintomas e gatilhos pode ajudá-lo a antecipar e tratar suas crisesCondições de saúde associadas à psoríase
Pacientes com psoríase têm maior probabilidade do que outros de ter problemas de saúde associados, como:
• “Artrite psoriática” inflamatória (uma doença autoimune) e espondiloartropatia (observada em até 40% dos pacientes com psoríase crônica em placas de início precoce).
• Doença inflamatória intestinal (doença de Crohn e colite ulcerosa).
• Uveíte (uma forma de inflamação do olho).
• Doença celíaca.
• Pustulose palmoplantar localizada, pustulose generalizada e pustulose exantemática generalizada aguda.
• Doença hepática gordurosa não alcoólica (ver Problemas hepáticos e psoríase).Psoríase e síndrome metabólica
A síndrome metabólica refere-se à combinação de obesidade, hipertensão, dislipidemia e resistência à insulina.
• Está presente em muitos pacientes com psoríase, especialmente aqueles com psoríase em placas crônica grave.
• A ligação entre psoríase, obesidade e diabetes mellitus tipo 2 é independente da idade, sexo e histórico de tabagismo.
• Acredita-se que a ligação se deva a fatores genéticos e à presença de inflamação crônica.Modificações no estilo de vida, como perda de peso, redução do perfil lipídico e controle rígido dos níveis de glicose, reduzem a mortalidade por eventos cardiovasculares em pacientes com psoríase.
- Tratamento
-
Recomendação
Os pacientes com psoríase devem ser bem informados sobre a condição da pele e o tratamento. As recomendações incluem:
• Parar de fumar
• Limites seguros para o consumo de álcool
• Manter o peso ideal.Terapia Tópica
A psoríase leve geralmente é tratada apenas com agentes tópicos. O tratamento selecionado depende da localização do corpo e da extensão e gravidade da psoríase, e pode incluir:
• Emolientes e hidratantes
• Preparações de alcatrão de carvão
• Ditranol
• Ácido salicílico
• Análogo da vitamina D (ex.: calcipotriol)
• Corticosteróides tópicos
• Combinação de pomada/gel ou espuma de calcipotriol/dipropionato de betametasona
• Inibidores da calcineurina (tacrolimus, pimecrolimus)Fototerapia
A maioria dos centros de psoríase oferece fototerapia com radiação ultravioleta (UV), muitas vezes em combinação com agentes tópicos ou sistêmicos, incluindo:
• Fototerapia UVB
• PUVA (fotoquimioterapia)
• Fototerapia direcionada
• Excimer laserTerapia Sistêmica
A psoríase moderada a grave requer tratamento com um agente sistêmico e/ou fototerapia. Os tratamentos mais comuns são:
• Metotrexato
• Ciclosporina
• AcitretinaOutros medicamentos ocasionalmente usados incluem:
• Apremilaste
• Hidroxiureia
• Fumarato de dimetila
• É melhor evitar corticosteróides sistêmicos devido ao risco de crise grave de abstinência de psoríase e efeitos adversos.Terapia Biológica
Biológicos são prescritos para indivíduos com psoríase em placas e artrite psoriática. Eles são uma opção viável para aqueles que não responderam ou sofreram efeitos colaterais prejudiciais de outros tratamentos.Os produtos biológicos podem ter múltiplas indicações. Freqüentemente, eles são indicados para psoríase em placas moderada a grave, mas podem incluir outros tipos de psoríase e AP.
O rastreio da tuberculose (TB) ou de outras doenças infecciosas é frequentemente necessário antes de iniciar o tratamento com produtos biológicos.
O uso de produtos biológicos aumentou com o desenvolvimento de novas terapias direcionadas às principais vias inflamatórias, como TNF-alfa e IL-17.Inibidores de TNF-alfa:
• Adalimumabe
• Etanercepte
• Infliximabe
• Certolizumabe pegol.
• GolimumabeInibidores da interleucina 17 (IL-17):
• Ixequizumabe
• Secuquinumabe
• Brodalumabe
• BimequizumabeInibidores da interleucina 23 (IL-23):
• Ustecinumabe
• Guselcumabe
• Tildraquizumabe
• Risanquizumabe
• Inibidores T-Cell):
• Abacept
• Adalimumabe, etanercepte e ustecinumabe têm sido usados para tratar psoríase grave em crianças.Agentes mais recentes:
• creme Tapinarof 1% é um agonista do receptor de hidrocarboneto de arila que regula negativamente as células TH2, a ativação de IL-17 e a gravidade da doença. Tapinarof está sendo submetido a ensaios de Fase III para tratamento na população pediátrica.
• Moléculas pequenas: Deucravacitinibe, brepocitanibe e ropsacitanibe são inibidores da tirosina quinase 2 (TYK2). - Vivendo com Psoríase
-

VOCÊ É MUITO MAIS DO QUE SUA PELE.
A psoríase pode impactar sua vida de várias maneiras. Afeta a maneira como você se sente em relação a si mesmo, as roupas que escolhe vestir, a maneira como lida com os sintomas e a maneira como cuida da sua saúde geral. A coceira e o aparecimento da psoríase podem atrapalhar sua vida, esteja você no trabalho ou na escola, grávida ou em um relacionamento amoroso.
A psoríase pode fazer você se sentir isolado. Você pode acreditar que ninguém te entende. Mas você não é a primeira pessoa a passar por isso. Outras pessoas estão passando pelo que você está passando agora e estão prosperando. Você não está sozinho.
É importante procurar ajuda, fazer terapia. Buscar fazer coisas que aliviem seu estresse diário. Os grupos de apoio que podem ser de grande ajuda.
Conhecer outras pessoas que passam pelo mesmo problema e trocsar experiêcias pode ser bom para você.
Relacionamentos
Pode ser difícil conversar com seu parceiro, amigos e familiares sobre sua psoríase e como ela afeta sua vida. Você pode se sentir envergonhado. Mas o constrangimento é natural e as pessoas que se preocupam com você querem saber como apoiá-lo. Não evite essas conversas, encare-as de frente.Roupas
A psoríase não é motivo de vergonha, mas você pode não querer que seja a primeira coisa que alguém vê. Certas roupas e tecidos, combinados com hidratação, podem ajudá-lo a ter uma aparência e a se sentir melhor em qualquer situação ou estação.


